Profili costituzionali dell’effettività del diritto alle prestazioni socio-sanitarie in Piemonte per gli anziani non autosufficienti
Guido Casavecchia[1]
(ASTRACT) ITA
L’accesso a prestazioni socio-sanitarie in Piemonte per gli anziani non autosufficienti, in convenzione con il finanziamento regionale, è subordinato a un procedimento multidimensionale di valutazione. Tuttavia, la concretizzazione di tale diritto è spesso subordinata a liste d’attesa d’incerto esaurimento a causa della scarsità di risorse. Muovendo dal procedimento legislativamente previsto si riportano i dati, sempre crescenti, del fenomeno. Ci si interroga sui suoi riflessi economici e sociali, sulle possibilità di ulteriori servizi socio-sanitari, nonché sulla concreta attuazione di un diritto sociale che finisce per essere finanziariamente condizionato e generare “dolore burocratico” ai pazienti e alle loro famiglie.
(ABSTRACT) EN
Access to social and health services in Piedmont for non-self-sufficient elderly people, in agreement with regional funding, is subject to a multidimensional evaluation process. However, the realization of this right is often subject to waiting lists of uncertain exhaustion due to the scarcity of resources. Starting from the legislatively foreseen procedure, the ever-increasing data of the phenomenon are reported. We question its economic and social implications, the possibilities of additional social and health services, as well as the concrete implementation of a social right that ends up being financially conditioned and generating “bureaucratic pain” for patients and their families.
Sommario:
1. Il fenomeno: Unità di Valutazione Geriatrica e liste d’attesa – 2. I dati in Piemonte – 3. Godimento effettivo dei diritti e conseguenze delle liste d’attesa: assistenza domiciliare – 4. Godimento dei diritti e potere d’acquisto delle famiglie – 5. Prospettive future e finanziamenti regionali – 6. Dolore burocratico
1. Il fenomeno: Unità di Valutazione Geriatrica e liste d’attesa
Recentemente è stato oggetto d’attenzione il tema dell’effettività dell’accesso ai servizi socio-sanitari offerti dalle R.S.A. piemontesi per anziani malati ultra-sessantacinquenni non auto-sufficienti inseriti nelle liste d’attesa a seguito di valutazione dell’Unità di Valutazione Geriatrica (UVG).
Si tratta di un complesso procedimento multi-dimensionale[2], composto da una parte sanitaria e una sociale, funzionale a redigere il profilo dell’anziano, che confluisce nella Scheda di Valutazione Sanitaria e Sociale, parte della cartella geriatrica (ai sensi D.G.R. n. 69-481/2010 e D.G.R. n. 34-3309/2016). L’UVG, in base ai bisogni assistenziali emersi in sede di valutazione, assegna differenti gradi di priorità al Progetto residenziale, semi-residenziale o domiciliare da offrire all’anziano non autosufficiente (D.G.R. n. 14-5999/2013). Entro 90 giorni dalla data di ricevimento della richiesta, l’UVG esegue la valutazione sanitaria e sociale, definisce la non autosufficienza dello specifico soggetto, e redige il Piano di Assistenza Individualizzato (PAI), concordato con l’interessato e la sua famiglia. Esso identifica: i bisogni rilevati e le aspettative del futuro ospite e dei familiari; la pianificazione dei percorsi e degli obiettivi nelle diverse aree; le azioni specifiche, la tipologia delle prestazioni e le figure professionali interessate; la frequenza e la durata di ogni intervento necessario; la valutazione periodica dei risultati futuri.
In base al Progetto Individuale così delineato si prospettano plurimi interventi disponibili[3]: programmi residenziali in R.S.A.; residenziali ma temporanei in Centri diurni; domiciliari, in R.S.A. Aperta; semiresidenziali; domiciliari di lungo assistenza.
Con D.G.R. n. 10/2022[4], al fine di rinsaldare un Percorso protetto di continuità assistenziale per anziani ultra 65enni non autosufficienti tra la fase di ospedalizzazione e quella residenziale, è stato previsto un ulteriore modello, c.d. residenziale temporaneo. Dopo le dimissioni ospedaliere il paziente può scegliere se rientrare al domicilio per riabilitazione temporanea, oppure godere di lunga-assistenza domiciliare (es. tramite presidi domiciliari, somministrazione di farmaci, igiene personale e mantenimento d’autonomia tramite interventi infermieristici domiciliari mirati), spesso proseguendo con ricovero in R.S.A. Per i primi 30 giorni il servizio è a completo carico del S.S.N. I successivi 30 giorni sono per metà a carico del S.S.N., per metà dell’utente o del Comune, in base alla capacità economica del paziente. Fin dall’inizio del ricovero temporaneo è possibile richiedere la sottoposizione a valutazione U.V.G. al fine di proseguire il ricovero in R.S.A., oppure l’accesso a servizio domiciliare.
Con specifico riguardo alle differenti tipologie di ospiti in R.S.A., e alla suddivisione della retta, comprensiva di una quota sanitaria e una alberghiera, va operata una distinzione tra ospiti privati e convenzionati. L’ospite privato, poiché accede con autonoma domanda alla Residenza, dovrà sostenere l’intera retta. Ciò almeno finché non usufruirà di una convenzione con il S.S.N. a seguito di valutazione, e riconoscimento della compartecipazione della spesa per la quota sanitaria. Per l’ospite convenzionato, invece, la quota sanitaria sarà a carico dell’ASL di Residenza. La restante quota alberghiera sarà a carico dell’anziano e della sua famiglia, salvo eventuale compartecipazione del Comune se, in base alla valutazione sociale, non disponga di reddito sufficiente (in base all’ISEE, ai sensi dell’art. 6 d.P.C.M. n. 159/2013[5]).
Le tariffe sono uniformi su tutto il territorio regionale, e sono stabilite dalla D.G.R. n. 85-6287 del 02/08/2013. Secondo i dati del 5° Rapporto dell’Osservatorio Long Term Care (Oltc) di Cergas SDA Bocconi, che monitora le 12 Regioni con maggior numero di posti letto disponibili, e ne approfondisce i modelli di tariffazione nel 2023, la tariffa sanitaria piemontese è oscillante tra 36,25 e 52,90€ giornalieri, con la compartecipazione regionale tra i 35,78 e 55,22€[6].
2. I dati in Piemonte
Così tratteggiato il procedimento, sembra necessario verificarne l’applicazione pratica per indagare come avvenga la concreta attuazione dell’accesso alle prestazioni socio-sanitarie e all’assistenza socio-sanitaria per gli anziani non autosufficienti già oggetto di valutazione dell’UVG.
Da tempo è noto il numero elevato di anziani malati cronici non autosufficienti in attesa di presa in carico da parte del Servizio Sanitario regionale[7]. I dati raccolti tra il 2016 e il 2018 attestavano un totale di 25.653 persone in lista d’attesa per ricevere servizi residenziali o servizi domiciliari[8]. Per i servizi residenziali la suddivisione per ASL al 2016 era: Torino 1: 1.956 persone in attesa; Torino 2: 1.048; Collegno-Pinerolo: 1.387; Chivasso: 1.402; Chieri: 551; Biella: 259; Vercelli: dati mancanti; Novara: 600; Omegna: 356; Cuneo: 1.198; Alba-Bra: 191; Asti: 230; Alessandria: 880. Per i servizi domiciliari, la suddivisione per ASL al 2017 era: Torino 1: 2.904 persone; Torino 2: 4.651; Collegno-Pinerolo: 2.742; Chivasso: 1.360; Chieri: 577; Biella: 580; Vercelli: 583; Novara: 374; Omegna: 156; Cuneo: 549; Alba-Bra: 230; Asti: 321; Alessandria: 567.
La scorsa estate l’aggiornamento dei dati è stato stimolato da una mozione del Consiglio Comunale di Torino[9], inoltrata dall’Assessorato Welfare Diritti e Pari Opportunità alla Direzione generale ASL Città di Torino. Veniva denunciato il fatto che, nei confronti di quasi 900 anziani malati cronici non autosufficienti, l’ASL Città di Torino avesse “negato il ricovero in convenzione come previsto dalla normativa vigente sui Lea e pertanto po[sto] a carico del degente l’intera retta di ricovero e lo priva dei diritti ulteriori assicurati dalla presa in carico dell’Asl”. I dati forniti, in risposta, dal Direttore generale[10] tratteggiano un quadro ancor più critico del precedente.
Nel 2019 le valutazioni compiute da UVG, nella sola ASL Città di Torino, sono state n. 4.325, di cui n. 2.194 hanno avuto esito residenziale, mentre n. 1.820 esito domiciliare. Nel 2022 le valutazioni sono state n. 4.893 valutazioni totali (cioè 500 in più in 3 anni), di cui n. 2.439 sono terminate con esito residenziale (con un aumento di almeno 200 soggetti rispetto a 3 anni prima), e n. 2.182 terminate con esito domiciliare (aumentando di 300 soggetti in 3 anni). Nel 2023 il numero di valutazioni UVG è incrementato del 65,78% rispetto a 4 anni prima, con 7.170 diagnosi totali, di cui 3.232 con esito residenziale (cioè il 47,31%) e 3.627 con esito domiciliare (il restante 52,69%).
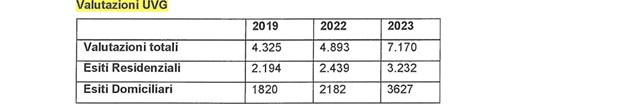
L’aumento delle valutazioni nel 2023 è stato giustificato dalla Direzione generale in ragione di un potenziamento e una riorganizzazione del servizio della ASL stessa, a fronte delle maggiori richieste pervenute. Tuttavia, possono – forse – aver inciso sulle maggiori richieste i bisogni determinati dalla crisi pandemica, che ha particolarmente afflitto la popolazione anziana e inciso sulle capacità delle famiglie, e delle strutture residenziali, di farsi carico degli stessi.
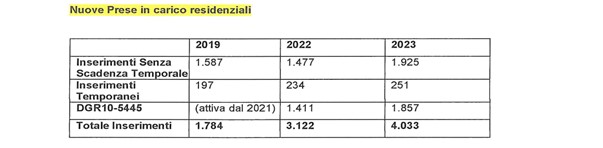
La Direzione generale ha operato altresì un confronto temporale tra le nuove prese in carico residenziali. Nel 2019 vi sono stati n. 1.587 inserimenti senza scadenza temporale, e n. 197 con scadenza temporale, per un totale di n. 1.784 inserimenti. Nel 2022 gli inserimenti senza scadenza temporale sono stati n. 1.477, a cui si aggiungono n. 234 con una scadenza temporale, e n. 1.411 inserimenti ai sensi della D.G.R. 10-5445, per un totale di n. 3.122 inserimenti: quasi una duplicazione rispetto a 3 anni prima. Nel 2023 vi sono stati n 1.925 inserimenti senza scadenza temporale, n. 251 inserimenti temporanei, e n. 1857 ai sensi della D.G.R. 10-5445. Gli inserimenti residenziali a tempo indeterminato sono aumentati del 30,3% tra 2022 e 2023. Ciò può rappresentare una virtuosa conseguenza del complessivo incremento di valutazioni UVG, e di una maggiore attenzione a differenti progetti promossi dalla normativa regionale (la DGR 10-5445 ha incrementato i progetti residenziali del 31,6% tra 2022 e 2023). Tuttavia, si ritiene che l’incremento sia altresì dettato da nuovi e più complessi bisogni che affliggono la popolazione anziana, nonchè da ridotte possibilità economiche delle loro famiglie, soprattutto dopo la pandemia da Coronavirus.
Altro tipo di dati fornito dalla Direzione generale dell’ASL Città di Torino riguarda l’incremento della presa in carico domiciliare, in linea con gli obiettivi del D.M. n. 77/2022, tesi a coprire il 10% della popolazione over 65. Nel 2019 erano in carico alle cure domiciliari n. 8.462 torinesi; n. 7.496 nel 2022; n. 24.031 nel 2023. Si tratta di una cospicua triplicazione nel corso di un solo anno, probabilmente frutto di una maggiore offerta del servizio domiciliare, ma da leggere -forse- quale scelta obbligata in conseguenza degli elevati numeri dei soggetti ancora in attesa di inserimento in R.S.A.
I dati forniti dalla Direzione Generale dell’ASL Città di Torino fotografano un complessivo incremento degli anziani non autosufficienti “in lista d’attesa” per l’attivazione della convenzione, benché già valutati idonei a riceverla. Al 30 giugno 2022 erano in attesa: n. 22 soggetti urgenti; n. 460 soggetti non urgenti; n. 497 soggetti differibili. Al 30 giugno 2023: n. 25 soggetti urgenti; n. 560 quelli non urgenti, cioè un centinaio in più dell’anno prima; n. 556 i differibili, cioè 137 in più dell’anno precedente. Al 30 giugno 2024 erano in attesa d’inserimento: n. 94 soggetti classificati urgenti, cioè il quadruplo rispetto a due anni prima; n. 1.231 come non urgenti, cioè il doppio dell’anno precedente; n. 628 come differibili, cioè una settantina in più dell’anno precedente.
Nel corso del 2024 i valutati urgenti sono stati inseriti in R.S.A. in media entro 36 giorni dalla data di valutazione UVG; i non urgenti mediamente entro 365 gg dalla data di valutazione. Si tratta di un tempo d’attesa in linea con quanto astrattamente previsto dalla normativa in materia. Tuttavia, poichè si basa su una media aritmetica, andrebbe calato sui singoli casi concreti, che potrebbero aver sofferto un lasso d’attesa maggiore o minore, concretamente incidendo sulle difficoltà familiari d’assistenza più o meno lunga rispetto alla media.
In conseguenza dell’aumento delle valutazioni, soprattutto con esito residenziale, la Direzione generale dell’ASL Città di Torino segnala un incremento dei posti letto occupati in R.S.A.[11]. Nel 2019 i posti letto in R.S.A. occupati da soggetti sottoposti a UVG (tutti in convenzione) erano 3.655, pari al totale dei posti letto occupati. Nel 2022 i posti letto occupati da soggetti sottoposti a UVG (tutti in convenzione) erano 3.345, cioè un centinaio in meno dei posti letto occupati totali. Nel 2023 i posti letto occupati da soggetti sottoposti a UVG (tutti in convenzione) erano 3.856, cioè circa duecento in meno dei posti letto occupati totali, con un aumento del 10,95%.
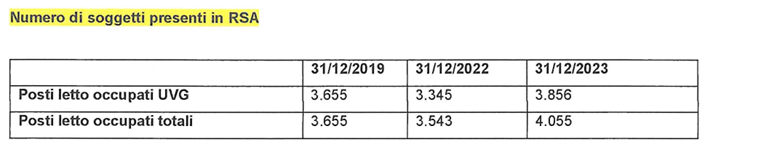
Si ritiene che l’ampia disponibilità di posti letto offerti agli anziani convenzionati sia estremamente positiva, e che la crescita progressiva di tali numeri sia frutto di una continua attenzione al fenomeno. Allo stesso tempo, ciò potrebbe essere dettato dal carattere “preferenziale” riconosciuto a tali soggetti, piuttosto che a quelli non convenzionati, derivante dalle sicure entrate economiche delle rette, cui contribuirà la Regione, piuttosto che dalle rette a carico delle famiglie.
Ampliando il panorama dalla sola ASL di Torino a tutto il Piemonte, è stato possibile analizzare i dati messi a disposizione dagli Uffici della Direzione Welfare della Regione Piemonte[12], anticipati da articoli di cronaca che facevano complessivamente riferimento a circa 24.000 anziani in attesa di accesso a R.S.A.[13].
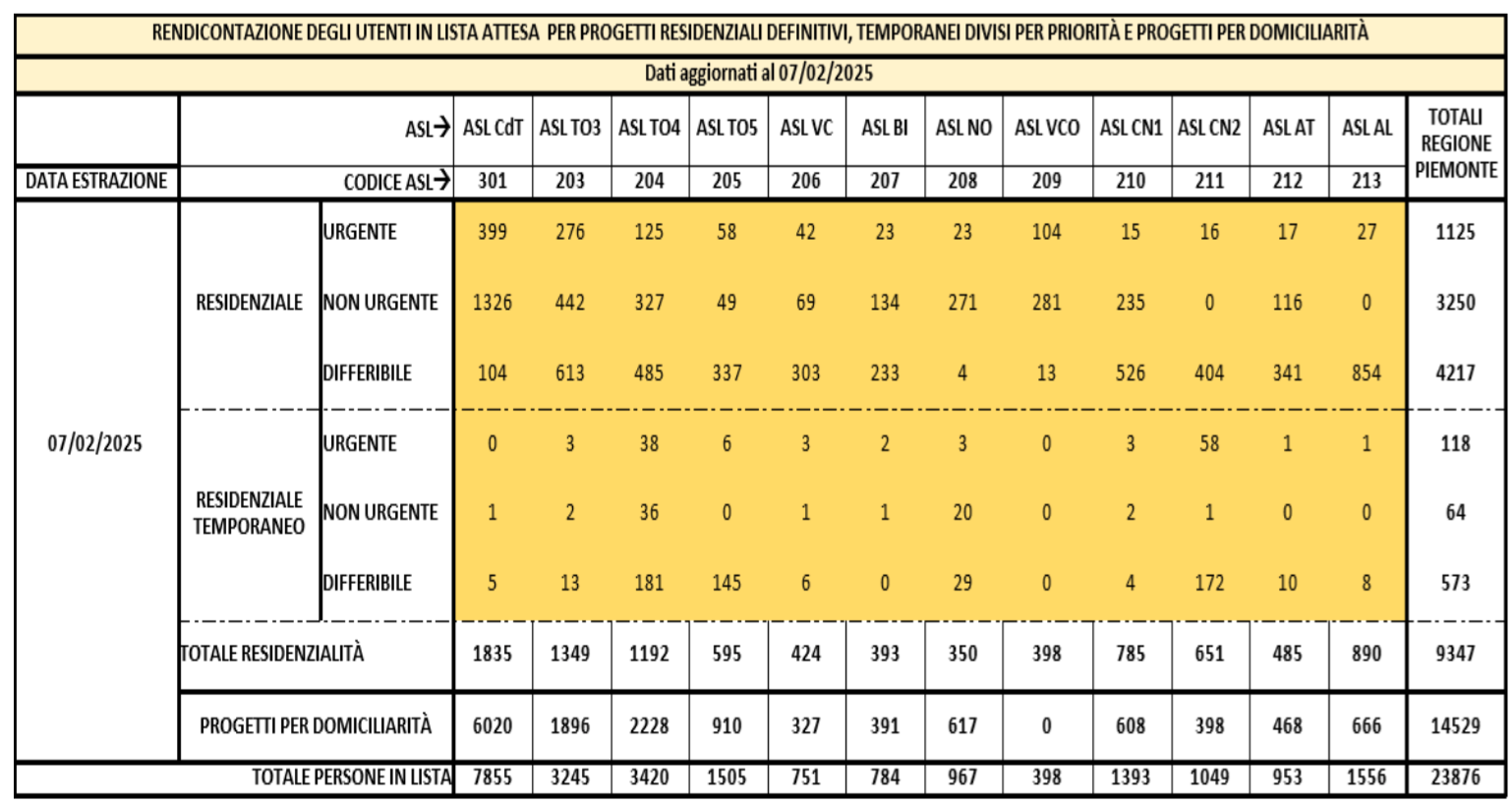
Al 31 dicembre 2024 le percentuali fotografano una situazione parzialmente in linea con il panorama già riportato, per l’intera Regione, al 2018. Il numero complessivo di anziani non autosufficienti già oggetto di Valutazione, e in attesa d’accesso a RSA, era pari a n. 23.165 (nel 2018 erano n. 25.653): di questi, a dicembre 2024, n. 9.000 hanno ottenuto il riconoscimento all’inserimento in un progetto di residenzialità; n. 14.165 a un progetto di domiciliarità.
Il numero di soggetti Valutati differibili, e ancora in attesa d’inserimento in progetti residenziali definitivi, è quasi ovunque (salvo ASL CdT, NO e VCO) nettamente più elevato di quelli Valutati urgenti o non urgenti (totale di 3635 differibili, 3445 non urgenti, 1169 urgenti). ASL Vercelli: 297 differibili, 74 non urgenti, 67 urgenti; ASL Biella: 239 differibili, 134 non urgenti, 27 urgenti; ASL Novara: 5 differibili, 301 non urgenti, 21 urgenti; ASL Verbano-Cusio-Ossola: 14 differibili, 279 non urgenti, 116 urgenti; ASL Cuneo 1: 504 differibili, 268 non urgenti, 27 urgenti; ASL Cuneo 2: 401 differibili, 0 non urgenti, 22 urgenti; ASL Asti: 325 differibili, 126 non urgenti, 13 urgenti; ASL Alessandria: 325 differibili, 126 non urgenti, 13 urgenti; ASL Città di Torino: 101 differibili, 1313 non urgenti, 397 urgenti; ASL TO3: 608 differibili, 449 non urgenti, 276 urgenti; ASL TO4: 488 differibili, 323 non urgenti, 130 urgenti; ASL TO5: 328 differibili, 52 non urgenti, 60 urgenti.
Viceversa, il numero di soggetti valutati, e ancora in attesa d’inserimento in progetti residenziali temporanei, è di gran lunga inferiore rispetto a quelli definitivi (totale di 565 differibili, 64 non urgenti, 122 urgenti). ASL Vercelli: 5 differibili, 1 non urgenti, 3 urgenti; ASL Biella: 0 differibili, 0 non urgenti, 1 urgenti (ASL con minori attese); ASL Novara: 24 differibili, 21 non urgenti, 3 urgenti (ASL con più attesa dopo Cuneo e Torino); ASL Verbano-Cusio-Ossola: 0 differibili, 0 non urgenti, 0 urgenti (unica ASL con lista d’attesa inesistente in questa voce); ASL Cuneo 1: 3 differibili, 1 non urgenti, 3 urgenti; ASL Cuneo 2: 180 differibili, 1 non urgenti, 62 urgenti (ASL con più attesa dopo Torino); ASL Asti: 6 differibili, 0 non urgenti, 1 urgenti; ASL Alessandria: 6 differibili, 0 non urgenti, 1 urgenti; ASL Città di Torino: 5 differibili, 1 non urgenti, 0 urgenti (ASL più virtuosa tra quelle torinesi); ASL TO3: 18 differibili, 4 non urgenti, 3 urgenti; ASL TO4: 180 differibili, 35 non urgenti, 37 urgenti (numeri più elevati nel torinese); ASL TO5: 138 differibili, 0 non urgenti, 8 urgenti.
Spiccano altresì cospicui numeri quanto agli anziani in attesa d’accesso a progetti di domiciliarità, per un totale di 14.165 soggetti da prendere in carico. ASL Vercelli: 335 soggetti in attesa; ASL Biella: 397; ASL Novara: 615; ASL Verbano-Cusio-Ossola: 0 in attesa (nuovamente unica ASL con lista d’attesa inesistente in questa voce); ASL Cuneo 1: 590; ASL Cuneo 2: 404; ASL Asti: 468; ASL Alessandria: 468; ASL Città di Torino: 5970 (dato estremamente elevato); ASL TO3: 1867; ASL TO4: 2156; ASL TO5: 895.
A tali dati forniti dalla Direzione Welfare della Regione Piemonte (aggiornati al 31/12/2024), vanno aggiunti quelli di pochi mesi successivi (7/02/2025), reperiti nel Report “Proposte ed Azioni preliminari per il Piano Socio-sanitario Regione Piemonte”[14], documento tecnico propedeutico all’elaborazione del Piano Socio Sanitario 2025-2030, cortesemente inoltrato dall’Associazione Nazionale Strutture Territoriali e per la Terza Età (Anaste).
Il numero di soggetti in attesa è complessivamente aumentato, in due mesi, di 711 unità: da 23.165, di dicembre 2024, a 23.876, di febbraio 2025. Tra questi, è diminuito il numero di soggetti urgenti e non urgenti in attesa di inserimento residenziale: rispettivamente da 1.169 a 1.125; 3.445 a 3.250. Viceversa, è incrementato il numero di differibili in attesa d’inserimento residenziale: da 3.635 a 4.217. I numeri dei soggetti in attesa di inserimento in progetti residenziali temporanei è rimasto, invece, stabile nei primi due mesi del 2025: da 122 a 118 soggetti valutati urgenti; stabile il numero di 64 non urgenti; da 565 a 573 i differibili. Di conseguenza, il totale di soggetti in attesa d’accesso a progetti di residenzialità è salito complessivamente, in due mesi, di 347 unità (da 9.000 a 9.347). Parimenti rilevante è stato l’incremento di 364 anziani in attesa di accesso a servizi di domiciliarità (da 14.165 a 14.529).
Con specifico riguardo all’attuazione della D.G.R. 10/2022, la quale prevede l’accesso a un servizio residenziale temporaneo a carico completo del S.S.N. per il primo mese, e a metà a carico dell’utente per il secondo mese, va aggiunto un ulteriore dato, raccolto dalla Fondazione Promozione sociale nel primo anno dalla sua entrata in vigore (1 gennaio 2022-31 marzo 2023), che ne dimostra il carattere ibrido, quale modello d’attesa intermedio tra l’accesso residenziale permanente e quello domiciliare[15]. Le statistiche di 26% di utenti in residenzialità temporanea che al terzo mese tuttavia decedono o rientrano in ospedale, nonché di 48% di pazienti che invece proseguono il ricovero in R.S.A. con retta totalmente privata, eventualmente in attesa di valutazione UVG e successiva convenzione, mostrerebbero le difficoltà di tale modello. Esso, nato per rispondere alle specifiche criticità del sovraffollamento ospedaliero e residenziale nella pandemia da COVID-19, oggi costituirebbe soltanto un ulteriore limbo d’attesa per l’accesso a convenzioni in residenzialità permanente. Inoltre, poiché i posti in questo regime non sono aggiuntivi, ma rientrano nel computo dei posti letto in residenzialità insieme con quelli destinati alle R.S.A., piuttosto che garantire effettiva continuità di cure, rischiano di aumentare i tempi d’attesa per accedere alle convenzioni con le Residenze.
In conclusione, il confronto tra i dati di partenza, del 2018, e quelli di dicembre 2024, dimostra che in Piemonte vi sono quasi 2.000 anziani non autosufficienti in meno in lista d’attesa, includendo sia i progetti residenziali sia quelli domiciliari. Tuttavia, in soli due mesi, a febbraio 2025, essi sono nuovamente aumentati di oltre 700 unità, componendo un complessivo carico ancora estremamente elevato di attese inevase: 23.876. Al di là del recente incremento, pur significativo dell’attualità del problema, può essere positivo segnalare che negli anni precedenti vi sia stata una lieve riduzione dei numeri, anche se con diversa intensità e andamento temporale e provinciale.
Tuttavia, nel leggere i dati bisogna tener conto di plurimi fattori.
Secondo la Fondazione Promozione sociale[16], i dati elencati fornirebbero soltanto una rappresentazione parziale del fenomeno. Il difficile iter d’accesso alla valutazione e l’attesa d’attivazione per un lasso di tempo estremamente variabile, finiscono per far desistere dal presentare la richiesta stessa di valutazione. Allo stesso modo, può emergere una discrasia tra le singole UVG che, talvolta, effettuano talune valutazioni in base alle possibilità economiche offerte dai finanziamenti regionali. Inoltre, le liste d’attesa non avrebbero una graduatoria scorrevole tale da garantire tempi certi di presa in carico, nemmeno per i casi di urgenza[17]. Infine, il numero di utenti già valutati e ancora in attesa dovrebbe -forse- essere Maggiore. Secondo i riscontri della Fondazione, i valutati in attesa sono rimossi dalla lista d’attesa, e quindi dalle statistiche, salvo ripresentino richiesta di ri-valutazione ogni 6 mesi.
Sotto diverso aspetto -forse- i numeri riportati sarebbero dovuti diminuire ancora di più alla luce di due fattori. Da un lato, la pandemia da COVID-19 ha massimamente colpito questa popolazione, soprattutto in R.S.A.[18], e inciso sulle possibilità economiche di molte famiglie per le spese sanitarie. Dall’altro, se è vero anche per il resto del Piemonte ciò che sosteneva la Direzione Generale dell’ASL Città di Torino, cioè che sono aumentate le Valutazioni e i posti letto, allora la quantità di soggetti in attesa sarebbe dovuta proporzionalmente diminuire. Rimanendo abbastanza invariato il numero di soggetti in attesa negli ultimi 6 anni, ed essendo ancora estremamente elevato, il problema sembra strutturale, non sanato da recenti politiche regionali, dettato da plurimi fattori sociali ed economici, che continuano ad aggravarsi nell’attesa stessa dell’accesso a prestazioni costituzionalmente garantite, di cui si è già avuto astratto riconoscimento.
3. Godimento effettivo dei diritti e conseguenze delle liste d’attesa: assistenza domiciliare
Particolare attenzione nel leggere i dati delle liste d’attesa va posta al fatto che i soggetti già valutati da UVG, e in attesa di accesso alla convenzione, spesso sono già fisicamente inseriti in R.S.A. Le famiglie che non riescono a farsi carico degli stessi a domicilio possono essere costrette ad anticipare il pagamento sia della quota residenziale, che rimarrà a carico del privato, sia di quella convenzionata, ma che in attesa della convenzione -salvo rari casi- non è restituita dopo l’anticipazione da parte del degente. Allargando la prospettiva a riflessioni di diritto costituzionale e di effettività del godimento di diritti fondamentali, nel caso in cui la famiglia non disponga di risorse sufficienti a coprire l’intera retta, od offrire adeguate cure domiciliari mediante spese private, le lunghe liste d’attesa si riverberano sia sull’effettivo accesso a entrambi, sia interrogano sull’effettivo potere d’acquisto per le spese socio-sanitarie.
Il panorama delle possibili soluzioni per l’anziano in attesa di ricovero in R.S.A., dopo valutazione UVG, è molto vario[19].
Il sito della Regione Piemonte elenca virtuose iniziative di “R.S.A. aperta”, per i soggetti valutati idonei a un progetto di residenzialità[20] ma che presentino condizioni socio-sanitarie che consentano di procrastinarne temporaneamente l’inserimento in una struttura. Allo stesso modo, possono essere menzionati i Centri Diurni: strutture semiresidenziali per l’assistenza ad anziani non autosufficienti che offrono programmi riabilitativi e prestazioni sanitarie, fisicamente incardinate all’interno di una R.S.A. (c.d. Centri Diurni Integrati – CDI), ovvero indipendenti da una R.S.A. (c.d. Centri Diurni Autonomi – CDA).
Si tratta di soluzioni pregevoli che rientrano tra le prestazioni sanitarie domiciliari dell’A.D.I., per quanto riguarda la Rsa aperta, e tra i LEA di cui al Dpcm 12 gennaio 2017, per quanto riguarda i centri diurni per anziani con problemi di decadimento cognitivo, demenza o malattia di Alzheimer. Pertanto, al fine di costituire una concreta alternativa alle lista d’attesa, dovrebbero rientrare nella programmazione sanitaria in modo adeguato al soddisfacimento del bisogno di soggetti per i quali è indispensabile un sostegno alla domiciliarità. Benché in passato sia stata dimostrata la validità di prestazioni per il mantenimento al domicilio, sul loro concreto andamento in Piemonte, nonché sul numero di personale a disposizione e sui fondi stanziati, non è stato possibile reperire materiale statistico. Allorché tali servizi siano frutto di una libera scelta di avvalersi di prestazioni in forme diverse da quella residenziale convenzionata, le iniziative sembrano meritevoli di essere promosse, ma si ritiene che non possano sopperire ai ritardi nell’accesso alla primaria richiesta di convenzione in R.S.A., tramutandosi altrimenti in un limbo obbligato.
Vanno, dunque, piuttosto considerate le varie forme di prestazioni a domicilio per anziani non auto-sufficienti: di tipo sanitario o socio-sanitario, prestato da personale infermieristico; di assistenza tutelare, prestata da Operatori Socio-Sanitari (OSS); di tipo medico-specialistico, prestato da geriatri, neurologi, fisiatri, anestesisti e pneumologi; attività di mantenimento e riattivazione psico-motoria, prestate da fisioterapisti, logopedisti, tecnici della riabilitazione psichiatrica, educatori professionali; consulenze per l’adattamento dell’ambiente domestico da parte di un terapista occupazionale o educatore; affiancamenti della famiglia e del caregiver da parte di infermieri, fisioterapisti, logopedisti, OSS.
L’attivazione delle diverse tipologie di cure domiciliari segue la complessità e i bisogni espressi dai soggetti, mediante richiesta formulata dal medico di famiglia alla ASL competente per territorio[21]. Nel caso di Assistenza domiciliare integrata (A.D.I.)[22] vengono prestate cure sanitarie presso il domicilio a persone affette da patologie gravi, in condizioni di non autosufficienza, incluse visite del medico di medicina generale e dei medici specialistici, prestazioni infermieristiche e riabilitative. Nel caso di Assistenza domiciliare programmata (A.D.P.) vengono calendarizzate visite del medico di famiglia presso il domicilio di pazienti non deambulanti, con particolari patologie croniche o invalidanti. Per prestazioni infermieristiche di minore difficoltà può essere altresì attivata una Assistenza infermieristica regolare o estemporanea a domicilio. Nel caso di Assistenza domiciliare socio‐assistenziale (c.d. cure tutelari), è prestata assistenza da parte di operatori socio-sanitari, o da Assistenti Familiari (c.d. badanti), per l’igiene del malato, la cura dell’ambiente di vita, la sua mobilizzazione e alimentazione, in collaborazione al 50% con il Consorzio dei servizi socio-assistenziali dei Comuni.
Come anticipato, il numero di soggetti in carico ai diversi Servizi domiciliari è aumentato nel tempo. Ciò è conseguenza dell’incremento di valutazioni UVG, delle correlative richieste di convenzioni in R.S.A., nonchè delle conseguenti dilatazioni temporali delle liste d’attesa per l’effettiva attivazione, comportando a cascata un aggravio delle già scarse risorse dei Servizi domiciliari.
Sulle carenze dell’assistenza domiciliare può aver altresì inciso il progressivo accrescimento della dimensione degli ambiti territoriali d’intervento, derivante dall’accorpamento delle diverse ASL e Aziende Ospedaliere, nonché dal nuovo assetto previsto dalla D.G.R. n. 26-1653 del 2015[23].
A ciò si aggiunga che dal quarto Rapporto Osservatorio Long Term Care Cergas Bocconi Febbraio 2022 – Essity emerge che nelle R.S.A. italiane mancano il 26% degli infermieri, il 18% dei medici e il 13% degli OSS. Ciò a causa di una carenza strutturale di figure professionali e tecniche, nonché della crescente competizione tra settore sanitario e sociosanitario nel cercare nuovi professionisti[24].
Da tempo è noto che l’assistenza domiciliare integrata non è ancora sufficientemente diffusa sul territorio. Secondo il Monitor 45 del 2021 di AGENAS (SIAD), il sistema di assistenza domiciliare consente la presa in carico soltanto del 5,5% degli anziani ultra 65enni con patologie croniche, rispetto a una soglia minima, stabilita dal PNRR, del 10%[25].
Dati recentemente diffusi dall’Assessorato alla Sanità della Regione Piemonte sembrano testimoniare, invece, un miglioramento della presa in carico domiciliare piemontese. La Regione -si legge- sarebbe prima in Italia per numero di assistiti in cure domiciliari, con una copertura di oltre il 14,3% sulla popolazione anziana, così superando per il 2024 il target previsto dal PNRR del 10% di assistiti over 65[26]. L’obiettivo sarebbe stato raggiunto mediante l’istituzione, presso la Direzione Sanità ad Azienda Zero, di una Comunità di Pratica comprensiva di tutte le ASL, con la supervisione di AGENAS, incontri periodici con i professionisti dei Distretti e delle Cure domiciliari, con il coinvolgimento delle Direzioni Strategiche per il potenziamento delle attività comuni presso le ASL, il potenziamento degli strumenti di telemedicina, una progettualità integrata con la medicina di famiglia e con l’infermieristica di famiglia e comunità[27].
Se tali dati riguardano la generale presa in carico di anziani malati non autosufficienti in A.D.I. erogate dalle A.S.L., sembra tuttavia costituire una risposta residuale ai bisogni di prestazioni indifferibili e necessarie a tempo continuativo. L’A.D.I., viceversa, fornisce prestazioni limitate nel tempo alla fase acuta o sub-acuta. Come detto, la Direzione Welfare della Regione Piemonte ha censito un totale di 14.165 anziani ancora in attesa d’accesso a progetti di domiciliarità a dicembre 2024.
Secondo il già citato Report, redatto ad aprile 2025 in vista del futuro Piano Socio-sanitario della Regione Piemonte[28], nella Regione vivrebbero oggi 255.000 anziani non autosufficienti, di cui il 78% a domicilio e il 12% in R.S.A. Il 16% riceverebbe Assistenza Domiciliare Integrata, ma per una media di sole 9 ore annue. Di conseguenza, il peso dell’assistenza ricade in larga misura sulle famiglie, supportate da circa 82.000 caregiver informali (c.d. badanti). Secondo la ricerca “Osservatorio Domina” sul lavoro domestico (2024, 6° Rapporto), in tutta Italia risultano presenti 413.397 badanti regolari e 368.339 irregolari, per un totale di 782.036[29].
Dati similari emergono da un recente studio di SDA Bocconi, realizzato in collaborazione con la Regione Piemonte[30], che colloca il sistema piemontese tra le Regioni italiane con performance intermedia, in linea con la media nazionale. In particolare, i servizi residenziali (R.S.A.) raggiungerebbero il 12% della popolazione over 65 non autosufficiente, in linea con la media nazionale oscillante tra 10% e 15%. L’Assistenza Domiciliare Integrata, invece, registrerebbe uno tra i più bassi livelli nazionali, raggiungendo il 23% degli over 65 non autosufficienti (a fronte del 53% della Toscana, 46,6% del Veneto). Allo stesso modo, l’intensità assistenziale sarebbe garantita soltanto per 6 ore in media all’anno, a fronte di una media nazionale di 16 ore.
4. Godimento dei diritti e potere d’acquisto delle famiglie
In tale panorama vanno altresì considerate le sempre maggiori difficoltà economiche, e la riduzione del potere d’acquisto della moneta, che incidono sulle priorità di spesa delle famiglie[31]. Plurimi studi registrano una correlazione tra l’incremento della povertà e il numero di coloro che rinunciano alle cure, a sua volta condizionato dall’incremento della componente privata della spesa sanitaria complessiva (c.d. out of pocket)[32].
Nel 2023 la spesa pubblica pro capite in materia sanitaria è stata di 2.059€, con una crescente quota di natura privata, composta da assicurazioni sanitarie a contribuzione obbligatoria, regimi di finanziamento volontari, e spesa diretta delle famiglie pari a 708€. Ciò sembra mettere in discussione l’universalismo e il solidarismo che, ex art. 32 Cost. e l. n. 833/1978, dovrebbero informare ogni servizio connesso alla salute della persona[33].
Secondo il già citato Report di aprile 2025, redatto in vista del futuro Piano Socio-sanitario della Regione Piemonte[34], la povertà in Italia può ormai dirsi un fenomeno strutturale vasto: il 9,4% della popolazione residente nella Regione vive in una condizione di povertà assoluta, con una triplicazione della percentuale rispetto a quindici anni fa. Secondo il rapporto sulla sanità italiana del Centro per la ricerca economica applicata alla sanità (Crea) l’impatto sui nuclei familiari è elevato, in quanto 1 milione e 600mila famiglie si impoveriscono a causa delle spese sanitarie o della rinuncia alle cure per motivi economici[35]. Secondo il Rapporto annuale ISTAT del 2025, 6 milioni di italiani avrebbero rinunciato alle cure nel 2024, con un netto aumento rispetto ai 4,5 milioni del 2023[36].
Non a caso, dunque, la citata mozione del Consiglio comunale di Torino che ha originato l’aggiornamento dei dati delle liste d’attesa al 2024, specificava che “cresce di fatto l’impoverimento dei nuclei familiari torinesi, costretti non solo a intaccare i risparmi, ma anche a “svendere” sovente la casa di abitazione, con conseguenze per il futuro della propria vecchiaia e per figli e nipoti privati di potenziali risorse su cui poter contare per gli imprevisti, secondo una normale forma di protezione familiare intergenerazionale”[37].
Il citato studio di SDA Bocconi[38] desume una complessiva inadeguatezza dei servizi garantiti agli anziani non autosufficienti anche sotto l’aspetto del contributo economico garantito ai nuclei impegnati nell’assistenza domiciliare. L’indennità di accompagnamento[39] raggiunge una quota minoritaria dei soggetti potenzialmente coinvolti. Benchè rappresenti il sostegno economico che maggiormente, rispetto ad altri, raggiunge over 65 non autosufficienti (35,4%), finisce per imporre alle famiglie un maggiore costo per assumere caregiver (nel 2023 si stimavano circa 82.000 caregiver informali, cd. badanti, cioè 37 ogni 100 over75 non autosufficienti).
Secondo l’ultima ricerca condotta dall’Osservatorio Sanità di UniSalute (Unipol Sai)[40], oltre la metà dei familiari che si occupano di malati cronici a Torino ha incontrato difficoltà nell’accesso ai servizi di supporto: circa il 17% dei malati cronici torinesi necessita di un’assistenza continuativa o saltuaria, e il 64% dei pazienti è assistito da familiari. Il 79% dei caregiver lamenta una scarsa flessibilità da parte dei servizi sanitari nel rispondere alle esigenze delle famiglie, con orari rigidi e un’offerta non in linea con la loro vita quotidiana. Il 58% dei familiari intervistati cita le lunghe attese e le difficoltà nelle procedure come un fattore che ostacola l’accesso ai servizi. Un ulteriore 58% dei partecipanti alla ricerca segnala come la scarsità di risorse e di fondi destinati a questi servizi limiti, di fatto, le possibilità di ottenere un supporto adeguato.
Tra le possibili soluzioni elencate dal report UniSalute meritano di essere segnalate[41]: un maggior uso di piattaforme online che facilitino la comunicazione e la condivisione di informazioni tra familiari e personale sanitario (69% dei familiari torinesi); l’accesso a un supporto psicologico (desiderato dal 68%); l’offerta di programmi di formazione specifici sulle malattie croniche (56%); l’implementazione di dispositivi di tele-monitoraggio (66%), così riducendo visite in ospedale; la consegna a domicilio di ricette e medicinali (59%); terapie o fisioterapia a domicilio (53%); servizi di consulenza per individuare cure e soluzioni di assistenza (51%). Benché la fonte dell’indagine sembri auspicare un ricorso al sistema assicurativo privato, i medesimi dati continuano a testimoniare le criticità già esposte nell’accesso ai servizi pubblici, nonché la pluralità di soluzioni disponibili, con l’auspicio di una maggiore partecipazione del sistema pubblico.
Se è vero che (ex art. 30 l. n. 730/1983, art. 3-septies, co. 4 e 5 d.lgs. n. 502/1992, e art. 3, co. 3 Dpcm 14 febbraio 2001) sono a carico del SSN, per il 50%, le forme di lungo-assistenza semiresidenziali e residenziali, rimanendo il restante 50% a carico del Comune di residenza (salvo la disciplina regionale e comunale prevedano forme di compartecipazione da parte del malato), si origina tuttavia un circolo vizioso. Allorché il Servizio Sanitario Regionale non assicuri in tempi idonei un ricovero al malato non autosufficiente, o alternative domiciliari adeguate, si impone alle famiglie di provvedere privatamente ai suoi bisogni. Tuttavia, proprio la circostanza che si possa provvedere privatamente ai propri bisogni comporta l’attribuzione di un basso punteggio sociale da parte del UVG, con basso inserimento nella lista d’attesa, rimandando nuovamente il ricovero con sostegno pubblico[42]. Nonostante la previsione costituzionale di un sistema sanitario globale, universalistico, in condizioni di uguaglianza, i lassi temporali per l’anziano non autosufficiente determinano un rilevante spostamento di domanda verso il mercato privato[43].
5. Prospettive future e finanziamenti regionali
I dati delle liste d’attesa vanno confrontati con le complessive statistiche dell’età media in Piemonte, le prospettive d’invecchiamento della popolazione italiana, e le generali difficoltà socio-assistenziali che affliggeranno questa categoria in futuro.
Negli ultimi 50 anni l’invecchiamento della popolazione italiana è stato estremamente rapido, e si stima che nel 2050 gli ultra 65enni raggiungeranno il 35,9% della popolazione totale, con una prospettiva di vita media pari a 82,5 anni (79,5 per gli uomini e 85,6 per le donne)[44]. Nei prossimi dieci anni 8 milioni di anziani avranno almeno una malattia cronica grave; nel 2030 gli ultra 65enni che vivranno soli potrebbero essere 4 milioni e mezzo; di questi, 1,2 milioni avrà più di 85 anni[45].
Il già citato Report “Proposte ed Azioni preliminari per il Piano Socio-sanitario Regione Piemonte. 2025-2030”[46], riferisce che il processo di invecchiamento progressivo assume una particolare rilevanza per la Regione, in quanto l’età media della popolazione piemontese (47,9 anni) è superiore a quella di tutte le altre Regioni. Inoltre, gli indici di vecchiaia (232), dipendenza strutturale (61) e dipendenza degli anziani (43)[47], saranno più elevati rispetto agli altri territori. Allo stesso modo, le previsioni demografiche per la Regione mostrano una continua diminuzione della popolazione: tra il 2023 e il 2050 si prevede una riduzione di abitanti da 4.251.351 a 3.936.841, con una perdita di oltre 300.000 residenti. La differenza tra nascite e decessi continuerà a essere negativa, con una perdita di 28.427 persone nel 2023 e una previsione di -34.282 nel 2050.
Per queste ragioni la costruzione di servizi in grado di offrire risposte adeguate agli anziani fragili richiede un forte investimento in risorse e modelli organizzativi, chiarezza riguardo ai contenuti e agli obiettivi da raggiungere[48], non solo per gli attuali soggetti in lista d’attesa, ma anche per quelli potenzialmente oggetto di future valutazioni.
Vanno, dunque, segnalate talune iniziative regionali recentemente prospettate per modellare una serie di servizi maggiormente integrati, e favorire un più rapido smaltimento delle liste d’attesa.
Da una integrazione (17/10/2024) inviata dalla Direzione Generale dell’ASL Città di Torino in risposta alle richieste di aggiornamento delle liste d’attesa sollecitata dall’Assessorato Welfare, si segnala che nel giugno 2024 è stato attivato il Progetto U.M.A.n.A (Unità di monitoraggio non autosufficienti), in sinergia con il Servizio UVG, la Struttura Complessa Cure Domiciliari e Disabilità, e la COT Gestione Percorsi Residenzialità. Gli anziani valutati con fasce di priorità non urgente e differibile per la residenzialità (D.G.R. 14-5999/2013), e quelli con progetto di lungo-assistenza domiciliare con “Alto Bisogno Assistenziale” e “Basso Bisogno Assistenziale” (D.G.R. 3-2257/2020 e D.G.R. 16-6873/2023) saranno monitorati da Infermieri di Famiglia e Comunità (IFeC) con cadenza almeno trimestrale. Verranno effettuate verifiche domiciliari, supervisioni degli utenti non autosufficienti e il loro livello di compliance al piano di cura eventualmente presente, intercettando problematiche assistenziali trattabili, anche attraverso l’azione sinergica dei Servizi Aziendali Specialistici di UVG, dell’Ambulatorio Fragilità e del Centro Disturbi Cognitivi Demenze (CDCD).
Allo stesso modo vanno segnalate recenti iniziative dell’ASL Città di Torino, e una Deliberazione della Giunta della Regione Piemonte (D.G.R. n. 29-607, 20 dicembre 2024)[49], dirette a ridurre i complessivi numeri delle liste d’attesa, soprattutto per le attività ambulatoriali. Essa potrebbe stimolare una maggiore attenzione a tutte le forme di mancata concretizzazione dell’accesso alle prestazioni astrattamente riconosciute, incluse quelle residenziali e semi-residenziali a seguito di valutazione dell’UVG.
Sembra necessario, tuttavia, richiedere un costante impegno anche sotto il profilo degli investimenti economici. Il numero di convenzioni totali attivate in Piemonte rispetta la previsione normativa del 3% di disponibilità di convenzioni sul totale della popolazione anziana ultra-sessantacinquenne della Regione. Allo stesso modo, i posti letto per assorbire tali pazienti sembrano già disponibili o in costruzione[50]: su un totale di una popolazione anziana pari a 1.133.940 unità i posti letto accreditati in R.S.A. ad aprile 2025 sono 33.096, pari al 2,92% della stessa. In futuro saranno costruiti n. 60 posti letto mediante il finanziamento della Direzione Welfare della Regione Piemonte, nonché ulteriori n. 2.508 mediante finanziamento privato da parte delle singole residenze, portando a n. 35.664 le convenzioni astrattamente attivabili, pari al 3,15% della popolazione anziana. Poiché attualmente i fondi destinati alle convenzioni sono pari a 280 milioni €, coprendo circa 15.550 utenti, la maggioranza di quelli attualmente in attesa di attivazione troverebbe fisicamente possibilità d’ingresso in struttura, altresì considerando il fatto che spesso è già ivi ricoverata in attesa dell’attivazione. Il problema, dunque, risiede piuttosto a monte, nella scarsità di fondi destinati alla copertura effettiva delle rette. Ciò potrebbe addirittura disincentivare talune famiglie dal richiedere l’attivazione della convenzione, nonché le stesse UVG dal disporre nuove valutazioni positive, in quanto certe che non saranno attivate.
Recentemente, l’Assessore regionale al Welfare ha evidenziato gli investimenti effettuati dalla Giunta, ricordando che dal 2023 vengono erogati 3.500 voucher per i cittadini ospitati in RSA, e altrettanti per quelli che usufruiscono di assistenza domiciliare[51], con una proroga fino al 2026. E’ stato altresì annunciato che il prossimo Piano Sociosanitario regionale, in linea con 18 milioni € recentemente stanziati per il 2025 in base al Fondo sociale europeo per le strutture che ospitano pazienti convenzionati con il servizio sanitario regionale, consentirà di “sostenere le rsa e garantire migliori cure ai nostri anziani”[52]. Tali risorse si aggiungerebbero ai 22,4 milioni che la Regione ha stanziato nel 2024 a favore degli enti gestori delle RSA, a cui andrebbero aggiunti 14 milioni di euro destinati a disabilità, salute mentale, dipendenze e minori. Ulteriore iniziativa meritevole di essere perseguita riguarda la promessa costituzione di un Osservatorio permanente, presieduto dal Presidente della Giunta regionale, con il compito di trovare ulteriori risorse finanziarie[53].
Tali recenti proposte regionali sono state salutate positivamente dall’Associazione Nazionale Strutture Territoriali e per la Terza Età. La stessa ha, tuttavia, segnalato il rischio che siano limitate a fotografare taluni problemi senza potervi concretamente incidere in quanto prive di adeguati finanziamenti economici. Quanto allo specifico intervento economico di 18 milioni€ a sostegno delle R.S.A., Anaste specifica che si tratta di un contributo eccezionale per l’anno 2025, pari a 600€ a posto letto convenzionato, cioè la metà di quanto era stato previsto dal Patto per il welfare innovativo e sostenibile, che anche le organizzazioni sindacali confederali hanno dichiarato insufficiente per garantire sostenibilità al sistema[54].
Ancor più critica circa la reale adeguatezza di tali investimenti è la Fondazione Promozione sociale[55], la quale sottolinea che essi non creeranno nuove convenzioni, così abbattendo le liste d’attesa, bensì contribuiranno a coprire le rette delle convenzioni già esistenti.
Va altresì considerato che, in assenza di maggiori sostegni alle famiglie nella copertura delle rette da parte delle Regioni, molte RSA tendono nel tempo ad aumentare i costi delle stesse. In tal modo si aggravano ulteriormente le condizioni delle famiglie, proprio allorché siano già in attesa di un contributo economico per la restante parte[56]. Si ritiene che tale cortocircuito sarebbe ancor più evidente, e che verrebbe tracciato un solco maggiore nelle diseguaglianze economiche per l’accesso a RSA, laddove venisse accolta la recente proposta di “liberalizzare” le tariffe delle stesse[57]. I gestori chiedono di espandere la retta dei servizi non sanitari, aumentando i servizi extra offerti entro la quota assistenziale, rimessi all’iniziativa di ogni struttura, e alla disponibilità economica dei singoli ricoverati.
Oltre a essere necessario incrementare gli investimenti economici regionali, essi non possono elidere una serie di problemi strutturali della sanità piemontese, attraversata da plurime “stagioni” turbolente[58]. Le carenze nell’assistenza agli anziani non autosufficienti, e il difficile coordinamento tra assistenza domiciliare e ricovero in R.S.A., intersecano più ampi temi, da tempo studiati, quali la privatizzazione, aziendalizzazione e razionalizzazione della spesa, sin dal 1992[59].
Nel 2019 si segnalava una considerevole contrazione della dimensione strutturale del SSR piemontese, con una riduzione di oltre 3.900 unità di personale medico e amministrativo (da quasi 60.000 nel 2009 a poco più di 55.000 nel 2017), di oltre 2.000 posti letto (da 4,5 a 3,1 ogni mille abitanti) e di 14 ospedali (scesi da 63 a 49), con il parallelo incremento di oltre il 20% dei pazienti in carico a ciascun medico di famiglia (circa 1.300 pazienti per medico)[60]. A ciò vanno aggiunte le recenti criticità originate, o fatte emergere, dalla pandemia da COVID-19: le manchevolezze nella risposta dell’assistenza territoriale; la centralità attribuita all’assistenza ospedaliera; l’inadeguata protezione delle persone ricoverate nelle R.S.A.[61]; la carente fornitura di dispositivi di protezione individuale[62].
Come suggerito dalle “Proposte ed Azioni preliminari per il Piano Socio-sanitario Regione Piemonte. 2025-2030”[63], andrebbe promossa una maggiore equità distributiva tra i territori della medesima Regione. Si registra, infatti, una significativa variabilità nella dotazione di posti letto in R.S.A. tra le diverse Province, sia in termini assoluti, sia nella suddivisione tra posti co-finanziati dal pubblico e quelli interamente a carico delle famiglie. Allo stesso modo (forse contrariamente alle politiche perseguite negli ultimi decenni[64]), andrebbe predisposta una razionalizzazione dei servizi territoriali, delle reti ospedaliere e dell’emergenza-urgenza. Essa non dovrebbe contrarre le risorse economiche allargando le aree di estensione territoriale dei servizi da garantire, bensì promuovere una distribuzione più equa tra distretti, privilegiando l’intervento pubblico rispetto a quello privatizzato, che altrimenti verrebbe rimesso alla differente disponibilità economica delle famiglie.
Poiché i trattamenti di lungo-assistenza, recupero e mantenimento funzionale a favore di persone non autosufficienti nell’ambito di assistenza residenziale rientrano tra i Livelli Essenziali di Assistenza (art. 30 D.P.C.M. 12 gennaio 2017, che definisce e aggiorna i livelli essenziali di assistenza ex art. 1, co. 7 d.lgs. n. 502/1992), il meccanismo descritto finisce per negare l’attuazione concreta di un diritto costituzionalmente garantito, ancor più percepito come “impellente” dal soggetto che abbia già ricevuto valutazione positiva, rimettendo la sua concretizzazione alla disomogeneità territoriale e alle scarse risorse regionali.
Benché la spesa pubblica per i diritti sia costituzionalmente necessaria, cioè s’imponga al legislatore di soddisfarla operando, nell’esercizio di discrezionalità politica, sul piano della corretta allocazione delle risorse disponibili, tuttavia la scarsità di risorse pubbliche complessivamente destinate alla Sanità comporta degli impropri bilanciamenti, a monte, tra LEA e vincoli di bilancio, tali da individuare un punto di equilibrio al di sotto del livello minimo di attuazione costituzionalmente consentito[65]. Dovrebbe, piuttosto, bilanciarsi con i vincoli finanziari il diritto in sé, pienamente inteso, non i suoi Livelli essenziali di assistenza[66].
La garanzia di un finanziamento soltanto minimo per determinati servizi comporta un uso critico delle risorse pubbliche in capo alle Regioni, perché potrebbe riportare al problema del “soft budget costraint”, o “vincolo di bilancio soffice”[67], che non invoglia l’Ente locale ad andare oltre il livello minimo essenziale. I LEP sono misura dell’effettività del principio di uguaglianza, nonché limite alla discrezionalità sia del legislatore sia dell’amministrazione, vincolati a scelte orientate da criteri di ragionevolezza e finalizzate a garantire quantomeno il nucleo irriducibile di tali diritti[68], i quali sembrano tuttavia venire meno proprio allorché l’amministrazione imponga farraginose liste d’accesso agli stessi, e non finanzi adeguatamente il loro smaltimento.
6. Dolore burocratico
L’allungamento della vita media della popolazione ha comportato un aumento consistente di patologie croniche nella popolazione anziana (in particolare la demenza) e la presenza di pluri-patologie, sia a carico del corpo che della mente[69]. Gli stessi progressi in campo medico sollecitano la necessità di luoghi in grado di occuparsi di malati con patologie croniche persistentemente attive perché, se da una parte, la medicina garantisce una maggiore sopravvivenza negli anni, dall’altra sono aumentati i pazienti che richiedono un’assistenza complessa e spesso permanente[70].
Tale interessante “paradosso”, di una medicina che garantisce, ma esige anche di più, in quanto promette sempre nuovi orizzonti, anche in termini di assistenza socio-sanitaria, rischia di essere tradito, nella concreta attuazione pratica, da taluni adempimenti burocratico-organizzativi che, in assenza di adeguati finanziamenti pubblici obbliga a rivolgersi al settore privato.
Per tali motivi andrebbe contrastata la principale criticità, nella rivendicazione dei diritti all’accesso alle cure, non solo per gli anziani non autosufficienti, rappresentata dal rischio di un c.d. dolore burocratico, inteso quale complesso di sofferenze e disagi causati da una condizione di marginalità, in cui si trovano i pazienti e le loro famiglie, incapaci di far fronte a procedure che allontanano la concretizzazione di diritti sociali costituzionalmente riconosciuti[71].
- Dottorando di ricerca in Diritti e Istituzioni presso l’Università degli Studi di Torino. ↑
- Dal sito della Regione Piemonte (https://www.regione.piemonte.it/web/temi/diritti-politiche-sociali/politiche-sociali/anziani/interventi-socio-sanitari-per-anziani) è ben specificato che la domanda va presentata all’UVG competente per il Distretto sanitario dell’ASL di residenza, presso lo Sportello / Punto Unico di Accesso o i Servizi socio-assistenziali e/o Distretto sanitario, allegando: la “Richiesta di valutazione” compilata e sottoscritta; l’impegnativa del Medico di Medicina Generale; la “Scheda informativa sanitaria”; l’attestazione di richiesta del modello ISEE; la copia della dichiarazione sostitutiva unica DSU. All’esito della valutazione la ASL comunicherà: il punteggio sanitario; il punteggio sociale; il tipo di progetto assegnato/individuato; il grado di priorità. La Mozione del Consiglio comunale di Torino n. 46/2024, p. 4, approvata il 17/06/2024 e intitolata “Anziani malati cronici non autosufficienti e diretto alle cure sanitarie. La Regione Piemonte e l’ASL Città di Torino lo riconoscano” denuncia, benché non indichi riscontri statistici puntuali, rischi di eccessiva discrezionalità nel procedimento di Valutazione in quanto “i cittadini torinesi sono alla mercé della discrezionalità totale dei presidenti delle commissioni Uvg (medici) che applicano criteri di valutazione diversi a seconda dell’Asl e dei regolamenti dei Comuni, del Direttore del distretto socio-sanitario e, infine, del Direttore generale dell’Asl Città di Torino”. ↑
- Per una più ampia storia della residenzialità collettiva per anziani in occidente si v. Costanzi C., Guaita A. (a cura di) (2021), RSA, oltre la pandemia. Ripensare la residenzialità collettiva e promuovere contesti abitativi accoglienti e sicuri, Maggioli Editore, Santarcangelo di Romagna (RN), i quali illustrano le prospettive valoriali e culturali della vecchiaia nei diversi paesi, e dall’analisi dell’esperienza pandemica e dalle criticità emerse nelle RSA. Nello specifico, taluni contributi propongono spunti operativi per la riqualificazione delle realtà esistenti oltre ad esortare sviluppi di piani di adeguamento del patrimonio edilizio pubblico e privato, valorizzando le necessità della popolazione anziana, valorizzando la dimensione della progettazione, “partecipata” verso la costruzione di nuove forme di abitare alternative al ricovero. Probabilmente riflesso di queste ricerche si è avuto con la l. delega n 33/2023 e il successivo d.lgs. n. 29/2024 laddove promuovono la riqualificazione dei servizi di semiresidenzialità, di residenzialità temporanea o di sollievo per persone anziane non autosufficienti, nonché nuove forme di domiciliarità e di coabitazione solidale domiciliare per le persone anziane, e di coabitazione intergenerazionale è realizzata attraverso meccanismi di rigenerazione urbana e riuso del patrimonio costruito, attuati sulla base di atti di pianificazione o programmazione regionale o comunale. Per una breve illustrazione dei passaggi da seguire per accesso a RSA si v. il prontuario del Comune di Torino (www.comune.torino.it/seniores/DIRITTI_DEGLI_ANZIANI_MALATI_versione_aggiornata.pdf), da cui emerge altresì che la percentuale di partecipazione alla tariffa per i Centri diurni per persone affetta da Morbo di Alzheimer, o altro tipo di demenza, è del 70 % a carico del SSR e del 30% a carico dell’utente, o del Comune, o Ente Gestore delle funzioni socio – assistenziali. ↑
- La Delibera è stata impugnata dalla Fondazione Promozione Sociale, lamentando in particolare che la previsione di un limite temporale di sessanta giorni alla presa in carico del servizio sanitario, decorsi i quali si attiva la successiva fase di assistenza, con priorità per quella domiciliare, contrasti con l’ordinamento dei livelli essenziali di assistenza (LEA) e con il diritto alla salute costituzionalmente garantito. Il ricorso è stato dichiarato infondato dal T.A.R. Piemonte con sentenza n. 931/2024. Partendo dalla premessa che la misura si sostanzia in un ricovero interinale, ad intensità ridotta rispetto a quello ospedaliero, durante il quale sono vagliate le condizioni per il ritorno al domicilio del paziente o, in alternativa, per la stabilizzazione del ricovero in RSA, la decisone afferma che tale servizio si aggiunge ai livelli essenziali di assistenza (LEA) tipizzati dall’art. 30, co. 1 D.P.C.M. 12 gennaio 2017 in quanto: non è rivolto alla generale platea dei non autosufficienti, bensì solo a quanti di costoro sono stati dimessi dalla rete ospedaliera o di post acuzie; in sintonia con la finalità di evitare cesure nella continuità dell’assistenza, il percorso protetto non si configura come un trattamento stabile, ma funge da snodo tra la pregressa ospedalizzazione e la successiva destinazione indicata all’esito dell’accertamento multilivello condotto dall’UVG. Per tali motivi, il contestato limite temporale trova, in realtà, razionale fondamento nello scenario “in divenire” nel quale opera la misura, nella transizione del paziente dal ricovero ospedaliero verso il presidio assistenziale più efficace. ↑
- La Fondazione Promozione Sociale segnala che la Regione Piemonte ha stabilito criteri ISEE secondo un regime transitorio dal 2015 (D.G.R. n. 10-881 e successive), prorogando l’applicazione delle linee guida per l’ISEE stabilite dalla legge n. 1/2004. Nel 2022 la Regione avrebbe adottato linee guida definitive (D.G.R. n. 23-6180/2022), impugnate da associazioni di tutela, in particolare lamentando la possibilità di includere nel calcolo della condizione economica l’indennità di accompagnamento e il valore degli immobili. Dopo i rilievi emersi è stata approvata la D.G.R. n. 10-6984/2023, che ha riformulato le linee guida. Resta comunque ferma la responsabilità in capo ai Comuni e ai Consorzi socio-assistenziali di adeguare i propri regolamenti in materia di compartecipazione alla spesa sociale in base alla cogente norma ISEE nazionale, che costituisce un Lep. ↑
- Notarnicola E., Perobelli E. (2023), Regione che vai, Rsa che trovi, in Lavoce.info, 13 marzo. La mozione del Consiglio comunale di Torino n. 46/2024, p. 2, cit., sostiene che il costo medio sia di 3.000 euro al mese, ma “registriamo casi anche di 3.800 – 4.300 euro”. Queste tariffe sono frutto di una lunga vicenda giudiziaria in quanto la D.G.R. n. 14-5999 del 2013, recante «Interventi per la revisione del percorso di presa in carico della persona anziana non autosufficiente», a seguito di pronuncia del T.A.R. Piemonte (sent. n. 141/2013) contro l’istituzione di liste di attesa per la presa in carico dell’anziano, previste nell’Allegato 6 della D.G.R. n. 45-4248 del 30 luglio 2012, è stata a sua volta annullata dal T.A.R. Piemonte (ord. n. 199/2014): sarebbero emerse carenze strutturali, a fronte del diritto invece sancito dalla normativa sui Livelli essenziali di assistenza degli anziani non autosufficienti di vedersi garantite cure e assistenza socio-sanitaria almeno nella misura imposta per legge, e in ogni caso derivante dal nucleo irriducibile del diritto alla salute ex art. 32 Cost. La sentenza di primo grado è stata annullata dal Consiglio di Stato (sent. n. 604/2015) in quanto: oltre alla necessaria attuazione dei diritti fondamentali della persona, sarebbero rinvenibili in Costituzione opposti vincoli di bilancio volti al contenimento del debito e del disavanzo annuale; la normativa sui LEA dell’epoca (D.P.C.M. 29 novembre 2001) non definiva tempi e modalità di erogazione delle singole prestazioni correlate ai livelli stessi. Sui motivi del ricorso si v. Pallante F. (2018), La non-autosufficienza tra diritto alla salute, discrezionalità politica e limitatezza delle risorse economiche. La normativa illegittima della Regione Piemonte, in Democrazia e diritto, n. 2, pp. 78 ss. Per una critica della equiparazione del Cons. Stato sent. n. 604/2015 tra i livelli essenziali delle prestazioni quali “beni” costituzionali di pari valore del “bene” costituzionale dell’equilibrio di bilancio si v. Pallante F. (2015), Diritti costituzionali ed equilibrio di bilancio: il Consiglio di Stato torna agli anni Cinquanta, in Democrazia e diritto, pp. 92-93, che ricorda come l’eventuale bilanciamento, comunque mai a monte, in base alla scarsità delle risorse destinate, non deve intaccare il nucleo essenziale di nessun diritto. Per un differente profilo dei costi delle prestazioni socio-assistenziali delle persone dementi si v. recente Corte di Cassazione, Sez. III civ., ord. n. 26943/2024 che ha riconosciuto che il costo delle prestazioni socio-assistenziali strettamente legate a quelle sanitarie, svolte nei confronti di soggetti affetti da malattia di Alzheimer, debbano essere considerate a carico del Sistema Sanitario Nazionale in quanto risulterebbe essere particolarmente gravoso scindere le quote di natura assistenziale da quelle di natura sanitaria vista la loro stretta correlazione, ma solo nei casi di prestazioni socio-sanitarie a elevata integrazione sanitaria. Per un’analisi di tale decisione si v. Pelliccia L. (2025), Chi deve pagare il conto delle Rsa?, in Lavoce.info, 26 marzo. ↑
- Pallante F. (2019), Le richieste di differenziazione della Regione Piemonte in materia di tutela della salute, in Il Piemonte delle Autonomie, n. 1. ↑
- Ibidem, il quale specifica che si tratta di dati parziali, perché mancano informazioni sia sui servizi residenziali relativamente alla ASL di Vercelli, sia sulla residenzialità in generale per gli anni 2017 e 2018, sia sulla domiciliarità in generale per l’anno 2018. ↑
- Mozione n. 46/2024, cit., sollecitava approfondimenti circa le questioni già affrontate nelle “Linee di indiretto per lo sviluppo dei servizi sanitari e socio sanitari a Torino”. Dati altresì riportati da Ciattaglia A. (2024), Torino non cura: non autosufficienti, duemila ricoveri negati, in Prospettive, n. ottobre-dicembre, pp. 8 ss. il quale rileva soprattutto l’incremento del 200% di spese in carico domiciliari a cui, tuttavia, non sembrano corrispondere adeguate cure di cui necessiterebbero. ↑
- Protocollo n. 2024/0118144 del 14/08/2024 e successiva Integrazione del 17/10/2024. ↑
- A questi dati vanno forse aggiunti quelli reperibili sul sito della Regione Piemonte, laddove l’Assessore alla Sanità illustrava degli investimenti economici fatti dal 2021 in RSA e nel numero del personale. I posti letto occupati sarebbero aumentati: nel 2021 erano 31.755, saliti a 34.586 nel 2022 e a 38.260 nel 2023. Allo stesso modo sarebbe stato in crescita il personale nelle RSA: nel 2021 risultavano17.843 operatori; nel 2023, 28.901 operatori (+62 per cento). ↑
- Dati cortesemente inoltrati da G. Scarcali, L. Tesio e M. L. Ghibaudo (Direzione Welfare, Settore Programmazione socio-assistenziale e socio-sanitaria della Regione Piemonte). ↑
- De Ciero S. (2025), Sono senza assistenza 24mila non autosufficienti, in Corriere della Sera Torino, 1° maggio; Marangoni C. (2025), Sanità, in Piemonte quasi 24 mila anziani ancora in attesa di assistenza, in Torino Cronaca, 2 maggio. ↑
- Report “Proposte ed Azioni preliminari per il Piano Socio-sanitario Regione Piemonte. Documento tecnico propedeutico all’elaborazione del Piano Socio Sanitario. La visione per il sistema salute del Piemonte. 2025 – 2030”, aprile 2025, p. 68, per il cui invio si ringrazia il Dott. Assandri, Responsabile piemontese di Anaste. ↑
- Dati cortesemente messi a disposizione da parte della Presidente della Fondazione, M. G. Breda e dal Direttore della Rivista “Prospettive. I nostri diritti sanitari e sociali”, A. Ciattaglia, reperibili in Disastro DGR 10: morti, ritorni in ospedale e clienti per le RSA, Contro Città, n. 3/2023; nonché nel Promemoria richieste e proposte per il Piano Socio-sanitario della Regione Piemonte, diramato dal Comitato per la Promozione dei Diritti delle Persone Non autosufficienti il 20 maggio 2025. ↑
- Posizione espressa dalla Presidente della Fondazione, M. G. Breda. ↑
- Ciò è stato riscontrato, dalla Fondazione, nel bilancio dell’Asl Città di Torino, nonché dai dati dell’Asl T05 (cfr. Il Mercoledì, 14 maggio 2025). ↑
- Ciattaglia A. (2022), Reclusi senza colpa: i malati delle Rsa al tempo del Covid, in Volere la Luna, 1 giugno illustrava le difficoltà nelle visite ai ricoverati in tempo COVID, nonché le criticità dell’assistenza in RSA a fronte delle specificità della pandemia da Coronavirus. Numerose esperienze di non autosufficienti in carico presso le RSA nelle fasi più acute della pandemia sono state raccolte in Le cure negate ai malati cronici non autosufficienti. Ripensare radicalmente il Servizio sanitario universalistico dopo il COVID e la strage nelle RSA, redatto da Fondazione promozione sociale, VOL.TO e ULCES, disponibile in www.fondazionepromozionesociale.it. Secondo Pelliccia L., Chi deve pagare il conto delle Rsa?, cit. gli anziani italiani affetti da demenza in RSA sarebbero tra 35 e 37%, e l’incidenza di mortalità per COVID-19 sugli assistiti in RSA sarebbe stata più del 2%. ↑
- Cavagnini E. B. E., Gualerzi V., Longoni B., Menghini V., Scotti C. (2023), L’assistente sociale nelle strutture residenziali per anziani, fra vuoto normativo e opportunità, in I luoghi della cura, n. 5 segnalano che, nel “limbo” dell’attesa e dell’ingresso in RSA, sarebbe utile istituire, o rafforzare laddove esistente, la figura dell’assistente sociale in servizio presso la RSA, quale riferimento a cui ospiti e familiari possano rivolgersi durante il ricovero per presentare richieste, proporre suggerimenti o esporre difficoltà, in quanto: da una parte, l’anziano è chiamato ad adattarsi a un nuovo ambiente di vita; dall’altro, gli operatori devono conoscere il nuovo ospite sotto una molteplicità di punti di vista (carattere, abitudini, interessi e attitudini, legami familiari e sociali). ↑
- Il Progetto R.S.A. Aperta era stato introdotto in via sperimentale con D.G.R. n. 18-1326 del 20 aprile 2015. Si rivolge ad anziani ultrasessantacinquenni non autosufficienti che sono idonei a un progetto di residenzialità in Residenze sanitarie assistenziali (RSA) ma che, allo stesso tempo, presentano condizioni socio-sanitarie che consentono di procrastinarne temporaneamente l’inserimento in una struttura. Si tratta di un ampliamento dell’offerta socio-sanitaria a chi si trova in condizione di non autosufficienza in quanto la persona può decidere se usufruire di una struttura residenziale oppure se avvalersi di prestazioni presso il proprio domicilio. In linea generale sembra mancare un’esatta definizione di R.S.A. Il DPCM 22/12/1989 fornisce a Regioni e Province Autonome linee di indirizzo per la realizzazione di strutture sanitarie residenziali per anziani non autosufficienti, non assistibili a domicilio o nei servizi semiresidenziali. In tale decreto si definisce Residenza Sanitaria Assistenziale (R.S.A.) una struttura extraospedaliera finalizzata a fornire accoglimento, prestazioni sanitarie, assistenziali e di recupero a persone anziane prevalentemente non autosufficienti; presupposto per la fruizione della R.S.A. è la comprovata mancanza di un idoneo supporto familiare che consenta di erogare al domicilio i trattamenti sanitari continui e l’assistenza necessaria. Secondo Notarnicola E., Perobelli E., Regione che vai, Rsa che trovi, cit., questa definizione normativa dimostra in realtà una lacuna, in quanto mancherebbe una disciplina nazionale uniforme, essendo rimessi i singoli servizi piuttosto alle singole Regioni. Asioli F. (2024), Qual è il futuro delle RSA?, in I luoghi di cura, n. 3 ricorda che, quando si parla di R.S.A., ci si riferisce ad un universo caratterizzato da una grande eterogeneità (nella natura giuridica e nelle finalità delle strutture, nei livelli di assistenza garantiti, nel numero e nella tipologia dei pazienti ospitati, ecc). Sotto l’elemento comune dell’età avanzata, accolgono persone con livelli di disabilità diversi per qualità e differenti per natura, presupponendo strategie assistenziali diverse, accogliendo persone che provengono da altri settori specialistici quali la psichiatria, la disabilità intellettiva, l’area delle patologie neurologiche cronico-degenerative, rendendo molto più complessi i loro compiti. ↑
- http://www.comune.torino.it/seniores/DIRITTI_DEGLI_ANZIANI_MALATI_versione_aggiornata.pdf ↑
- Disciplinata in Piemonte sin dalla D.G.R. n. 41-5952 del 2002. ↑
- Pallante F., Paruzzo F. (2023), Servizio sanitario regionale e uguaglianza nell’accesso alle prestazioni. Il caso della Regione Piemonte, in Le Regioni, n. 2-3, pp. 384-385, ricordano che la D.G.R. n. 26-1653 del 2015 ridisegnava l’offerta assistenziale definendo il modello organizzativo e il ruolo del distretto (in numero di 33) le forme organizzative multi-professionali cui affidare l’assistenza primaria, le indicazioni sui dipartimenti territoriali e l’integrazione socio-sanitaria. Il D.M. n. 77/2022, e successivi atti regionali di recepimento, finanziati dal PNRR, hanno istituito: 91 Case di Comunità (CdC), 30 Ospedali di Comunità (CdC) e 43 Centrali Operative Territoriali (COT). La Camera dei deputati, Servizio studi Affari sociali 2021, riporta che le Case della salute e Ospedali di comunità dichiarate attive in Piemonte nel 2020 erano rispettivamente 71 e 5, su un totale di 493 e 163 in tutta Italia. Dal Ministero della Salute, Annuario Statistico del Servizio Sanitario Nazionale, emergeva come in Piemonte, nel 2020, soltanto il 3,7% della popolazione over 65enne fosse assistita in ADI, in lieve diminuzione rispetto al 3,8% del 2019. Va positivamente segnalato che il Decreto del Ministro della Salute, di concerto con il Ministro dell’Economia e delle finanze del 23 gennaio 2023, ha consentito un rilevante incremento al 10,2% nel 2025, con un incremento del 4,7% rispetto al 5,5% riportato nel Monitor 45 di Agenas (SIAD). ↑
- Barbato G., Piga G. (2024), La carenza infermieristica nella sanità territoriale, in L’Infermiere, n. 2/2024. ↑
- Pallante F., Paruzzo F., Servizio sanitario regionale e uguaglianza nell’accesso alle prestazioni. Il caso della Regione Piemonte, cit., pp. 384-385. Gli ultimi rilevamenti di Italia Longeva (www.italialongeva.it) confermavano le scarse risorse a favore dell’assistenza a domicilio: il 3% degli over-65, a fronte di 3 milioni di persone affette da multi-cronicità e disabilità che necessitano di cure continuative ↑
- Redazione, Il Piemonte è la prima Regione in Italia per numero di assistiti in cure domiciliari, in Gazzetta d’Alba, 3 aprile 2025. ↑
- Ibidem. ↑
- Report “Proposte ed Azioni preliminari per il Piano Socio-sanitario Regione Piemonte. Documento tecnico propedeutico all’elaborazione del Piano Socio Sanitario. La visione per il sistema salute del Piemonte. 2025 – 2030”, cit., p. 22. ↑
- https://www.osservatoriolavorodomestico.it/lavoro-domestico-nelle-regioni-italiane ↑
- SDA Bocconi, Assessment e proposte e azioni per il Piano Socio-sanitario della Regione Piemonte. Sintesi principali elementi, 21 marzo 2025, p. 49. ↑
- Pallante F., Paruzzo F., Servizio sanitario regionale e uguaglianza nell’accesso alle prestazioni. Il caso della Regione Piemonte, cit., p. 387. ↑
- Pallante F., Le richieste di differenziazione della Regione Piemonte in materia di tutela della salute, cit. ↑
- Pallante F., Paruzzo F., Servizio sanitario regionale e uguaglianza nell’accesso alle prestazioni. Il caso della Regione Piemonte, cit., p. 388. ↑
- Report “Proposte ed Azioni preliminari per il Piano Socio-sanitario Regione Piemonte. Documento tecnico propedeutico all’elaborazione del Piano Socio Sanitario. La visione per il sistema salute del Piemonte. 2025 – 2030”, cit., p. 70. ↑
- https://www.creasanita.it/ ↑
- Maffei C. M. (2025), Per i bisogni complessi in Italia la rinuncia alle cure è molto più del 10%, in Quotidiano sanità, 23 maggio; Bocci M. (2025), Istat, aumentano gli italiani che rinunciano alle cure: 6 milioni nel 2024, in La Repubblica, 21 maggio. Già lo studio di Quotidiano società, Aumentano nel 2023 i cittadini che rinunciano alle prestazioni sanitarie. Colpa di liste d’attesa e problemi economici, 17 aprile 2024, segnalava come nel Nord Italia il tasso di rinuncia maggiore fosse in Piemonte con l’8,8%, con un aumentano del 3% rispetto al 2019. ↑
- Mozione del Consiglio comunale di Torino n. 46/2024, p. 4, cit. ↑
- SDA Bocconi, Assessment e proposte e azioni per il Piano Socio-sanitario della Regione Piemonte. Sintesi principali elementi, cit., p. 49. ↑
- L’indennità di accompagnamento è una prestazione economica riconosciuta agli anziani non autosufficienti e agli invalidi civili totali che necessitano di un accompagnatore per svolgere le attività quotidiane. Il beneficiario deve essere riconosciuto invalido civile al 100%, o non essere capace di svolgere le attività quotidiane senza l’aiuto di un accompagnatore. L’indennità di accompagnamento non è cumulabile con altre prestazioni economiche previste dalla legge, come l’assegno di invalidità civile o l’assegno sociale. L’importo dell’indennità di accompagnamento per il 2024 è stata di 531,76 euro mensili. Con recente riforma in tema di non autosufficienza (l. n. 33/2023 e d.lgs. n. 29/2024), è stata introdotta una prestazione universale, ancora in fase di specificazione, per gli anziani over 80 non autosufficienti e con un bisogno assistenziale gravissimo. Differente sostegno economico è l’assegno di cura, teso a supportare le famiglie che si prendono cura di persone anziane o con disabilità gravi e gravissime, permettendo loro di rimanere a casa propria anziché essere inserite in strutture residenziali, coprendo spese legate all’assistenza, quali l’assunzione di badanti o l’acquisto di servizi dedicati, e può integrare l’indennità di accompagnamento. ↑
- Sonnessa S. (2024), Caregiver a Torino: oltre la metà delle famiglie fatica ad accedere ai servizi di supporto, in Torino Cronaca, 19 novembre. ↑
- Ibidem. Asioli F., Qual è il futuro delle RSA?, cit. segnala altresì che la c.d. multifattorialità è l’insieme delle ragioni che spingono i familiari a richiedere un ricovero permanente, tra cui spicca la variabile economica: non soltanto ragioni medico-cliniche, che spingerebbero alla ospedalizzazione, ma un complesso di fattori sanitari e psicosociali che determinano, come condizione finale, la perdita di autonomia. Da ciò l’A. desume che tali ragioni rendono preferibile per certe famiglie ricoverare in RSA piuttosto che assistere a casa. ↑
- Pallante F. (2018), La non-autosufficienza tra diritto alla salute, discrezionalità politica e limitatezza delle risorse economiche, in Democrazia e diritto, n. 2, pp. 85-86. Questa considerazione è altresì confermata dalla Fondazione Promozione sociale, che ribadisce come la D.G.R. n. 34/2016, allegato B, laddove indica la presentazione della situazione economica personale (ISEE) come obbligatoria, pena la riduzione del punteggio necessario ai fini dell’ottenimento della convenzione, non sarebbe aggiornata ai sensi dell’art. 21 del d.P.C.M. 12 gennaio 2017, che non richiama esplicitamente la valutazione economica dell’interessato, come criterio di valutazione sociale. Allo stesso tempo, la Fondazione denuncia che la discrezionalità della Valutazione rispetto ai parametri ISEE comporterebbe che, nonostante lo scorrere del tempo d’attesa per l’accesso a convenzione, e la richiesta di rivalutazione negli anni, anche in conseguenza della riduzione di patrimonio per aver sopportato spese socio-assistenziali private, non migliorerebbe la posizione in lista d’attesa. Su tali problematiche si v. altresì Ciattaglia A. (2023), Piemonte. La tutela dimezzata di persone con disabilità e anziani malati, in Volere la Luna, 19 dicembre. ↑
- Paruzzo F. (2022), Integrazione sociosanitaria e “libertà dal bisogno” – Problemi di effettività, in Corti supreme e salute, n. 3, p. 638. ↑
- Barbato G., Piga G. (2024), La carenza infermieristica nella sanità territoriale, in L’Infermiere, n. 2. ↑
- Ibidem. ↑
- Report “Proposte ed Azioni preliminari per il Piano Socio-sanitario Regione Piemonte. Documento tecnico propedeutico all’elaborazione del Piano Socio Sanitario. La visione per il sistema salute del Piemonte. 2025 – 2030”, cit., p. 8. ↑
- L’indice di vecchiaia è un indicatore demografico che misura il grado di invecchiamento di una popolazione in relazione a 100 giovani in una determinata area geografica. Si calcola il rapporto percentuale tra il numero di persone di età pari o superiore a 65 anni e il numero di persone di età compresa tra 0 e 14 anni, moltiplicato per 100. Allo stesso modo gli altri indici rilevano il futuro bisogno di sostegni di dipendenza per gli anziani in relazione alla popolazione giovanile. ↑
- Asioli F., Qual è il futuro delle RSA?, cit. ↑
- A febbraio 2025 dal Sito Regione Piemonte emerge che “Da marzo 2023 nel sito della Regione c’è una pagina dedicata ai tempi di attesa in sanità da cui è possibile arrivare ai singoli link delle Aziende sanitarie”, mediante la quale è possibile verificare i tempi di attesa per le prestazioni diagnostiche e le visite strumentali, consultare la Guida alla lettura dei dati della Regione Piemonte e il Piano Operativo Regionale per il recupero delle liste d’attesa, raggiungere il link per il manuale Agenas Rao (Raggruppamenti di Attesa Omogenea per priorità clinica), attivare i percorsi di tutela nei singoli siti web delle Aziende sanitarie, il collegamento al Cup per le prenotazioni e quello per il reperimento dei contatti necessari al cittadino per pagamenti e modalità di prenotazioni. Nello stesso senso la Deliberazione della Giunta della Regione Piemonte n. 29-607, del 20 dicembre 2024, che attua d.l. n. 74/2024 e l. conversione n. 107/2024, che recano “Misure urgenti per la riduzione dei tempi delle liste di attesa delle prestazioni sanitarie”, istituisce nella Regione Piemonte la Unità Centrale di gestione dell’assistenza sanitaria e dei tempi e delle liste di attesa, con il compito di verificare i livelli di efficienza nella erogazione di servizi e prestazioni sanitarie e corretto funzionamento della gestione delle liste d’attesa e dei piani operativi per il recupero dell’arretrato, stilando trimestralmente un rapporto di monitoraggio delle gestioni critiche. ↑
- La situazione dei posti letto accreditabili al 5 maggio 2025 è reperibile in https://www.regione.piemonte.it/web/temi/sanita/sostegno-alle-cure/residenze-sanitarie-assistenziali-per-anziani-non-autosufficienti-rsa ↑
- Marangoni C., Sanità, in Piemonte quasi 24 mila anziani ancora in attesa di assistenza, cit. ↑
- Capitani D. (2025), Piemonte, dopo il pressing sulle tariffe, 18 milioni dalla Regione, in VITA.it, 20 maggio. ↑
- Ibidem. Si ritiene che tale Osservatorio nasca sull’onda dell’esperienza dei periodi più acuti dell’emergenza pandemica (agosto 2020), allorché venne istituito un Osservatorio permanente sulle residenze sanitarie assistenziali (Rsa), per proseguire il coordinamento dell’assistenza sul territorio piemontese avviato dall’Unità di Crisi anti-COVID. ↑
- Posizione espressa tramite il Dott. Assandri, Responsabile piemontese di Anaste. Critiche anche dei Sindacati CGIL, CISL, UIL, e di Uneba Piemonte in Ricci G. (2025), Rsa, i 18 milioni nel mirino “Proposta insoddisfacente”, in La Stampa Torino, 20 maggio. Per le critiche di Anffas e Associazione provinciale cuneese case di riposo pubbliche e private si v. Mureddu Z. (2025), Dalla Regione più soldi alle case di riposo ma non bastano a far quadrare i conti, in La Stampa Cuneo, 1 giugno. Mondo A. (2025), “La Regione stia ai patti”. I gestori delle Rsa scrivono al prefetto, in La Stampa Torino, 22 marzo ricordava che nelle trattative intercorse a settembre 2024, i fondi si sarebbero dovuti aggirare sui 20 milioni€. ↑
- Posizione espressa dalla Presidente della Fondazione, M. G. Breda, e dal Direttore della Rivista “Prospettive. I nostri diritti sanitari e sociali”, A. Ciattaglia, reperibile nel comunicato stampa 3 giugno 2025 intitolato “I gestori delle RSA puntano a fare più soldi dalle tasche dei piemontesi, ma 15mila malati non autosufficienti ricoverati in regione sono senza quota sanitaria ASL”, che sollecita piuttosto l’instaurazione di un nuovo Tavolo di ridefinizione dei LEA. ↑
- Mureddu Z., Dalla Regione più soldi alle case di riposo ma non bastano a far quadrare i conti, cit. riporta che le rette mensili piemontesi oscillano tra 2.500 e 3.000€, e che la quota del fondo di 18 milioni€ promessi per la specifica provincia di Cuneo si attesterebbe su 3,4 milioni€, da ripartire tra 140 strutture circa, per un contributo medio per ogni struttura pari a 26.000€, ritenuto insoddisfacente rispetto ai circa 100.000€ d’incremento medio delle spese sostenute annualmente da ogni struttura. ↑
- Mondo A. (2025), “Liberalizzate le tariffe, soltanto così le Rsa daranno servizi migliori”, in La Stampa Torino, 2 giugno, il quale riporta le considerazioni di Aiop Piemonte secondo cui la differenziazione tariffaria tra strutture consentirebbe di effettuare una scelta consapevole, selezionando la struttura più adeguata alle proprie esigenze, stimolando i gestori a investimenti nell’innovazione e adeguamento di servizi. Tale considerazione trova l’opposizione della Fondazione promozione sociale e delle organizzazioni di tutela dei malati non autosufficienti del Csa – Coordinamento sanità e assistenza, che nel comunicato stampa della Fondazione Promozione Sociale ONLUS/ETS e del Csa del 3 giugno 2025, prefigurano «la deriva verso un sistema di deregolazione sulla quota alberghiera, che porti le tariffe al rialzo e non dia garanzia di alcun aumento della qualità dei servizi, come già sperimentato nella Regione Lombardia» ↑
- Taroni F. (2018), Un invito allo sviluppo. Recensione al rapporto di ricerca “Esiste un modello sanitario piemontese?, in Corti supreme e salute, n. 1, pp. 151-152, ripercorrendo il lavoro di Servetti D. (2018), Esiste un modello sanitario piemontese?, ivi, pp. 121 ss riassume così il modello sanitario piemontese: “prima stagione”, anticipatrice della l. 833, con l’evocazione della legge Baiardi del 1976; l’analisi della rifondazione del sistema con la legge del 2007 che guardava al passato con lo scorporo generalizzato degli ospedali ma anticipava anche il futuro con l’estesa aggregazione territoriale ed organizzativa delle Aziende sanitarie che segnava l’inizio precoce in Piemonte della stagione del “gigantismo aziendale” tutt’ora imperante; il complicato periodo del Piano di rientro fra 2010 e 2016, segnata da una “ripartenza” grazie alla “tenuta” delle “comunità professionali del SSR” e delle “comunità locali”. Sui modelli dei servizi sanitari in Italia dal dopoguerra a oggi, in linea con la tendenza piemontese alla privatizzazione, pur ricordando la peculiarità di un Servizio Sanitario universale e gratuito, si v. Giorgi C. (2024), Salute per tutti, Laterza, Roma-Bari, pp. 304. ↑
- Per una cui ricostruzione si v. Paruzzo F., Integrazione sociosanitaria e “libertà dal bisogno” – Problemi di effettività, cit., pp. 620-621. ↑
- Dati della Relazione annuale dell’Ires Piemonte 2019, riportati da Pallante F. (2020), Il Servizio sanitario regionale piemontese di fronte alla pandemia da COVID-19, in Il Piemonte delle Autonomie, n. 2. ↑
- Tenendo conto delle difficoltà di gestione, e monitoraggio statistico, del contagio in epoche emergenziali come i primi mesi della pandemia da Coronavirus, Adnkronos Salute (17/06/2020) riporta il Report dell’indagine dell’Istituto superiore di sanità (ISS), in collaborazione con il Garante nazionale dei diritti delle persone detenute o private della libertà personale, che segnalava come, sul totale dei 9.154 soggetti deceduti in RSA, 680 risultassero positivi al tampone e 3.092 avevano presentato sintomi simil-influenzali: in totale 3.772 pazienti. Ranci C. (2023), Cronaca di una strage nascosta. La pandemia nelle case di riposo, Mimesis Edizioni, Milano, riporta che più di 15 mila persone avrebbero persero la vita in RSA nei primi due mesi di pandemia. Diffusione epidemica di COVID-19 e mortalità in RSA: alcune riflessioni, in Valore in RSA, riporta che durante la prima ondata il 12% delle RSA aveva almeno un residente positivo alla SARS-CoV-2, il 35% aveva almeno un residente con sintomi simil-influenzali e il 21% aveva almeno un operatore positivo. ↑
- Pallante F., Il Servizio sanitario regionale piemontese di fronte alla pandemia da COVID-19, cit. ↑
- Report “Proposte ed Azioni preliminari per il Piano Socio-sanitario Regione Piemonte. Documento tecnico propedeutico all’elaborazione del Piano Socio Sanitario. La visione per il sistema salute del Piemonte. 2025 – 2030”, cit., pp. 22-23. ↑
- La Mattina L. (2025), Sanità alla frutta: il piano Riboldi cancella i problemi, non li cura, in Giornale La Voce, 6 maggio sostiene che l’attuale Giunta il “modello” dei bonus, piuttosto che perseguire riforme strutturali, citando le parole di M. G. Breda, Presidente della Fondazione Promozione Sociale, che ha parlato di “esclusione illegittima dalla tutela sanitaria: in altre parole, se sei troppo malato, la sanità pubblica ti scarica. E se protesti, ti arriva un bonus una tantum. Una carezza amministrativa per chi chiede un diritto”. ↑
- Pallante F. (2018), La non-autosufficienza tra diritto alla salute, discrezionalità politica e limitatezza delle risorse economiche, in Democrazia e diritto, n. 2, pp. 80-84. ↑
- Ibidem. ↑
- Germano R. (2024), Chi decide le priorità della spesa sanitaria?, in Lavoce.info, 31 dicembre. ↑
- Paruzzo F., Integrazione sociosanitaria e “libertà dal bisogno” – Problemi di effettività, cit., p. 621. Per una complessiva analisi di vicende piemontesi nelle quali la decisione di sottrarre risorse dalle voci di bilancio, destinate al finanziamento dei LEA, con l’intento di impiegarle, in forza di una decisione legislativa discrezionale, a fini diversi dall’attuazione dei LEA stessi, cioè finanziamento delle RSA, è stata dichiarata incostituzionale (Corte cost., sent. n. 62/2020 e n. 169/2017) si v. Pallante F. (2021), La legge della Regione Piemonte a sostegno delle Rsa: un’incostituzionale sottrazione di risorse vincolate all’attuazione dei Lea, in federalismi.it, n. 12, pp. 216-221 il quale ricorda che le Regioni ricevono dallo Stato nell’ambito del finanziamento del Servizio sanitario nazionale, sono integralmente vincolate all’attuazione dei Lea, con la conseguenza che qualsiasi loro differente impiego – eventualmente per spese sanitarie ulteriori rispetto a quelle volte a soddisfare i LEA – risulta incostituzionale. Testualmente la Corte cost., sent. n. 62/2020 ricorda che, per l’esigibilità delle prestazioni LEA, “l’effettività del diritto alla salute è assicurata dal finanziamento e dalla corretta ed efficace erogazione della prestazione, di guisa che il finanziamento stesso costituisce condizione necessaria ma non sufficiente del corretto adempimento del precetto costituzionale. [] Il diritto fondamentale non può essere finanziariamente condizionato in termini assoluti e generali. [] E’ la garanzia dei diritti incomprimibili a incidere sul bilancio, e non l’equilibrio di questo a condizionare la doverosa erogazione. Mentre di regola la garanzia della prestazione attraverso una ponderazione in termini di sostenibilità economica, tale ponderazione non può riguardare la dimensione finanziaria e attutiva dei LEA, la cui necessaria compatibilità con le risorse è già fissata attraverso la loro determinazione in sede normativa.” Contrastante con queste affermazioni sembra Corte Cass., ord. n. 441/2025 che, ponendosi in continuità con Corte Cass. n. 14642/2010 sostiene che la valutazione U.V.G. sia condizione necessaria ma non sufficiente per acquisire il diritto a percepire il contributo regionale a sostegno del ricovero, in quanto la posizione raggiunta in graduatoria andrebbe contemperata con le voci di bilancio disponibili. Ciò non violerebbe l’art. 32 Cost. (neppure secondo Corte Cass., n. 17997/2019) in quanto la collocazione in graduatoria ha soltanto lo scopo di comparare i bisogni delle persone non autosufficienti, rispondendo a criteri di appropriatezza ed efficienza dell’azione amministrativa, solidarietà e rispetto dei vincoli di bilancio: vincolo di bilancio che non lederebbe il diritto alla salute, ma contempererebbe questo con la limitatezza delle disponibilità finanziarie. ↑
- Asioli F., Qual è il futuro delle RSA?, cit. ↑
- Ibidem. ↑
- Spinsanti S. (2024), Ammalarsi di burocrazia, in Saluteinernazionale.info, 9 dicembre riprende il termine “dolore burboctario” impiegato in una ricerca dell’associazione culturale e sociale bolognese “Gli incontri di S. Antonino”,curadellerelazioni.org/. Sul rapporto tra semplificazione amministrativa e tutela dei diritti fondamentali, si v. C. Sunstein (2021), Sludge: What Stops Us from Getting Things Done and What to Do about It, The MIT Press, pp. 151. ↑
